Chimerisk antigenreseptor (CAR) T-celleterapi har blitt en viktig behandling for tilbakevendende eller refraktære hematologiske maligniteter. For tiden er det seks auto-CAR T-produkter godkjent for markedet i USA, mens det er fire CAR-T-produkter oppført i Kina. I tillegg er en rekke autologe og allogene CAR-T-produkter under utvikling. Farmasøytiske selskaper med disse neste generasjons produktene jobber med å forbedre effekten og sikkerheten til eksisterende terapier for hematologiske maligniteter, samtidig som de er rettet mot solide svulster. CAR T-celler utvikles også for å behandle ikke-maligne sykdommer som autoimmune sykdommer.
Kostnaden for CAR T er høy (for tiden er kostnaden for CAR T/CAR i USA mellom 370 000 og 530 000 amerikanske dollar, og de billigste CAR-T-produktene i Kina koster 999 000 yuan/bil). Dessuten har den høye forekomsten av alvorlige toksiske reaksjoner (spesielt grad 3/4 immunoeffektorcellerelatert nevrotoksisk syndrom [ICANS] og cytokinfrigjøringssyndrom [CRS]) blitt et stort hinder for lav- og middelinntektspersoner å motta CAR T-cellebehandling.
Nylig har Indian Institute of Technology Mumbai og Mumbai Tata Memorial Hospital inngått et samarbeid for å utvikle et nytt humanisert CD19 CAR T-produkt (NexCAR19). Effekten er lik eksisterende produkter, men sikkerheten er bedre. Det viktigste er at kostnaden bare er en tidel av lignende produkter i USA.
I likhet med fire av de seks CAR T-terapiene som er godkjent av det amerikanske mat- og legemiddeltilsynet (FDA), retter NexCAR19 seg også mot CD19. I kommersielt godkjente produkter i USA kommer imidlertid antistofffragmentet på enden av CAR-en vanligvis fra mus, noe som begrenser dets persistens fordi immunsystemet gjenkjenner det som fremmed og til slutt fjerner det. NexCAR19 tilfører et humant protein på enden av museantistoffet.
Laboratoriestudier har vist at antitumoraktiviteten til «humaniserte» Car-er er sammenlignbar med den til murine Car-er, men med lavere nivåer av indusert cytokinproduksjon. Som et resultat har pasienter redusert risiko for å utvikle alvorlig CRS etter å ha mottatt CAR T-behandling, noe som betyr at sikkerheten er forbedret.
For å holde kostnadene nede utviklet, testet og produserte NexCAR19s forskerteam produktet utelukkende i India, hvor arbeidskraften er billigere enn i høyinntektsland.
For å introdusere CAR i T-celler bruker forskere vanligvis lentivirus, men lentivirus er dyre. I USA kan det koste 800 000 dollar å kjøpe nok lentivirale vektorer til en studie med 50 personer. Forskere ved utviklingsselskapet NexCAR19 laget genleveringsmiddelet selv, noe som har redusert kostnadene dramatisk. I tillegg har det indiske forskerteamet funnet en billigere måte å masseprodusere konstruerte celler på, og unngå bruk av dyre automatiserte maskiner. NexCAR19 koster for tiden rundt 48 000 dollar per enhet, eller en tidel av kostnaden for det amerikanske motstykket. Ifølge lederen av selskapet som utviklet NexCAR19, forventes kostnaden for produktet å bli ytterligere redusert i fremtiden.
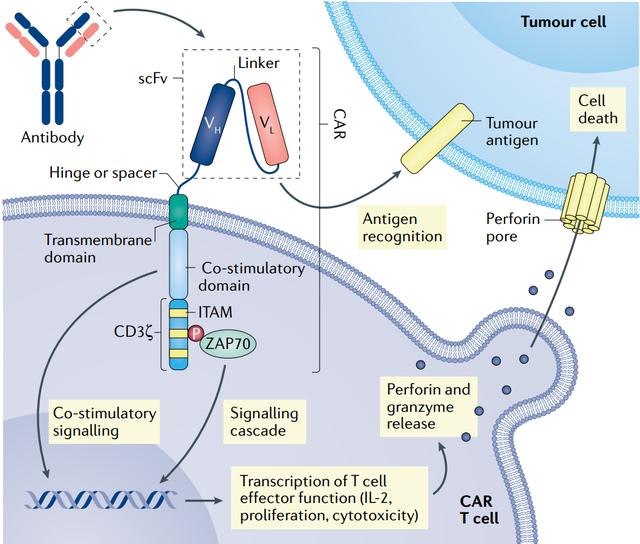
Til slutt betyr den forbedrede sikkerheten til denne behandlingen sammenlignet med andre FDA-godkjente produkter at de fleste pasienter ikke trenger å komme seg på intensivavdelingen etter å ha mottatt behandlingen, noe som reduserer kostnadene for pasientene ytterligere.
Hasmukh Jain, en medisinsk onkolog ved Tata Memorial Centre i Mumbai, rapporterte en kombinert dataanalyse av fase 1- og fase 2-studiene av NexCAR19 på det årlige møtet til American Society of Hematology (ASH) i 2023.
Fase 1-studien (n=10) var en enkeltsenterstudie designet for å teste sikkerheten til 1×107 til 5×109 CAR T-celledoser hos pasienter med tilbakefallende/refraktært diffust storcellet B-cellelymfom (r/r DLBCL), transformerende follikulært lymfom (tFL) og primært mediastinalt storcellet B-cellelymfom (PMBCL). Fase 2-studien (n=50) var en enkeltarms, multisenterstudie som inkluderte pasienter ≥15 år med r/r B-cellemaligniteter, inkludert aggressive og okkulte B-cellelymfomer og akutt lymfatisk leukemi. Pasientene fikk NexCAR19 to dager etter å ha fått fludarabin pluss cyklofosfamid. Måldosen var ≥5×107/kg CAR T-celler. Det primære endepunktet var objektiv responsrate (ORR), og sekundære endepunkter inkluderte responsvarighet, bivirkninger, progresjonsfri overlevelse (PFS) og total overlevelse (OS).
Totalt 47 pasienter ble behandlet med NexCAR19, hvorav 43 fikk måldosen. Totalt 33/43 (78 %) pasienter fullførte vurderingen 28 dager etter infusjon. ORR var 70 % (23/33), hvorav 58 % (19/33) oppnådde fullstendig respons (CR). I lymfomkohorten var ORR 71 % (17/24) og CR var 54 % (13/24). I leukemikohorten var CR-raten 66 % (6/9, MRD-negativ i 5 tilfeller). Median oppfølgingstid for evaluerbare pasienter var 57 dager (21 til 453 dager). Ved 3- og 12-måneders oppfølging opprettholdt alle ni pasienter og tre fjerdedeler av pasientene remisjon.
Det var ingen behandlingsrelaterte dødsfall. Ingen av pasientene hadde noe nivå av ICANS. 22/33 (66 %) pasienter utviklet CRS (61 % grad 1/2 og 6 % grad 3/4). Det er verdt å merke seg at ingen CRS over grad 3 var tilstede i lymfomkohorten. Grad 3/4 cytopeni var tilstede i alle tilfeller. Median varighet av nøytropeni var 7 dager. På dag 28 ble grad 3/4 nøytropeni observert hos 11/33 pasienter (33 %) og grad 3/4 trombocytopeni ble observert hos 7/33 pasienter (21 %). Bare 1 pasient (3 %) trengte innleggelse på intensivavdelingen, 2 pasienter (6 %) trengte vasopressorstøtte, 18 pasienter (55 %) fikk tolumab, med en median på 1 (1-4) og 5 pasienter (15 %) fikk glukokortikoider. Median liggetid var 8 dager (7-19 dager).
Denne omfattende dataanalysen viser at NexCAR19 har en god effekt- og sikkerhetsprofil ved r/r B-celle-maligniteter. Den har ingen ICANS, kortere varighet av cytopeni og lavere forekomst av grad 3/4 CRS, noe som gjør den til et av de sikreste CD19 CAR T-celleterapiproduktene. Legemidlet bidrar til å forbedre brukervennligheten av CAR T-celleterapi ved en rekke sykdommer.
På ASH 2023 rapporterte en annen forfatter om bruken av medisinske ressurser i fase 1/2-studien og kostnadene forbundet med NexCAR19-behandling. Den estimerte produksjonskostnaden for NexCAR19 ved 300 pasienter per år i en regionalt spredt produksjonsmodell er omtrent 15 000 dollar per pasient. Ved et akademisk sykehus er den gjennomsnittlige kostnaden for klinisk behandling (frem til siste oppfølging) per pasient omtrent 4400 dollar (omtrent 4000 dollar for lymfom og 5565 dollar for B-ALL). Bare omtrent 14 prosent av disse kostnadene er for sykehusopphold.
Publisert: 07.04.2024




