Kakeksi er en systemisk sykdom karakterisert av vekttap, atrofi av muskel- og fettvev og systemisk betennelse. Kakeksi er en av de viktigste komplikasjonene og dødsårsakene hos kreftpasienter. Det er anslått at forekomsten av kakeksi hos kreftpasienter kan nå 25 % til 70 %, og omtrent 9 millioner mennesker over hele verden lider av kakeksi hvert år, hvorav 80 % forventes å dø innen ett år etter diagnosen. I tillegg påvirker kakeksi pasientens livskvalitet (QOL) betydelig og forverrer behandlingsrelatert toksisitet.
Effektiv intervensjon av kakeksi er av stor betydning for å forbedre livskvaliteten og prognosen til kreftpasienter. Til tross for noe fremgang i studiet av de patofysiologiske mekanismene for kakeksi, er mange legemidler utviklet basert på mulige mekanismer bare delvis effektive eller ineffektive. Det finnes for tiden ingen effektiv behandling godkjent av det amerikanske mat- og legemiddeltilsynet (FDA).
Kakeksi (svinnende syndrom) er svært vanlig hos pasienter med mange typer kreft, og resulterer ofte i vekttap, muskelsvinn, redusert livskvalitet, nedsatt funksjon og forkortet overlevelse. I henhold til internasjonalt avtalte standarder er dette multifaktorielle syndromet definert som en kroppsmasseindeks (BMI, vekt [kg] delt på høyde [m] i annen) på mindre enn 20, eller hos pasienter med sarkopeni, et vekttap på mer enn 5 % på seks måneder, eller et vekttap på mer enn 2 %. For øyeblikket er ingen legemidler godkjent i USA og Europa spesifikt for behandling av kreftkakeksi, noe som resulterer i begrensede behandlingsmuligheter.
Nyere retningslinjer som anbefaler lavdose olanzapin for å forbedre appetitt og vekt hos pasienter med avansert kreft er i stor grad basert på resultatene fra en enkeltsenterstudie. I tillegg til dette kan kortvarig bruk av progesteronanaloger eller glukokortikoider gi begrensede fordeler, men det er risiko for negative bivirkninger (som bruk av progesteron assosiert med tromboemboliske hendelser). Kliniske studier av andre legemidler har ikke vist tilstrekkelig effekt til å oppnå regulatorisk godkjenning. Selv om anamorin (en oral versjon av veksthormonfrigivende peptider) er godkjent i Japan for behandling av kreftkakeksi, økte legemidlet bare kroppssammensetningen til en viss grad, forbedret ikke gripestyrken og ble til slutt ikke godkjent av det amerikanske mat- og legemiddeltilsynet (FDA). Det er et presserende behov for trygge, effektive og målrettede behandlinger for kreftkakeksi.
Vekstdifferensieringsfaktor 15 (GDF-15) er et stressindusert cytokin som binder seg til det glia-deriverte nevrotrofiske faktorfamiliereseptoren alfa-lignende proteinet (GFRAL) i den bakre delen av hjernen. GDF-15-GFRAL-signalveien har blitt identifisert som en viktig regulator av anoreksi og vektregulering, og spiller en rolle i patogenesen til kakeksi. I dyremodeller kan GDF-15 indusere kakeksi, og hemming av GDF-15 kan lindre dette symptomet. I tillegg er forhøyede nivåer av GDF-15 hos kreftpasienter assosiert med redusert kroppsvekt og skjelettmuskelmasse, redusert styrke og forkortet overlevelse, noe som understreker verdien av GDF-15 som et potensielt terapeutisk mål.
ponsegromab (PF-06946860) er et svært selektivt humanisert monoklonalt antistoff som er i stand til å binde seg til sirkulerende GDF-15, og dermed hemme dets interaksjon med GFRAL-reseptoren. I en liten, åpen fase 1b-studie ble 10 pasienter med kreftkakeksi og forhøyede sirkulerende GDF-15-nivåer behandlet med ponsegromab og viste forbedringer i vekt, appetitt og fysisk aktivitet, mens serum-GDF-15-nivåene var hemmet og bivirkningene var lave. Basert på dette gjennomførte vi en klinisk fase 2-studie for å evaluere sikkerheten og effekten av ponsegromab hos pasienter med kreftkakeksi med forhøyede sirkulerende GDF-15-nivåer, sammenlignet med placebo, for å teste hypotesen om at GDF-15 er den primære patogenesen til sykdommen.
Studien inkluderte voksne pasienter med kakeksi assosiert med kreft (ikke-småcellet lungekreft, kreft i bukspyttkjertelen eller kolorektal kreft) med et serum-GDF-15-nivå på minst 1500 pg/ml, en Eastern Tumor Consortium (ECOG) fitnessstatus-score på ≤3 og en forventet levealder på minst 4 måneder.
Registrerte pasienter ble tilfeldig tildelt tre doser ponsegromab 100 mg, 200 mg eller 400 mg, eller placebo, subkutant hver 4. uke i forholdet 1:1:1. Det primære endepunktet var endring i kroppsvekt i forhold til baseline etter 12 uker. Det viktigste sekundære endepunktet var endringen fra baseline i anoreksi kakeksi subskala (FAACT-ACS)-skåren, en vurdering av terapeutisk funksjon for anoreksi kakeksi. Andre sekundære endepunkter inkluderte dagbokskårer for kreftassosierte kakeksisymptomer, endringer i fysisk aktivitet ved baseline og endepunkter for gange målt ved hjelp av bærbare digitale helseenheter. Minimumskrav til brukstid er spesifisert på forhånd. Sikkerhetsvurderingen inkluderte antall bivirkninger under behandlingen, laboratorietestresultater, vitale tegn og elektrokardiogrammer. Utforskende endepunkter inkluderte endringer i lumbal skjelettmuskelindeks (skjelettmuskelareal delt på høyde i kvadrat) ved baseline assosiert med systemisk skjelettmuskulatur.
Totalt 187 pasienter ble tilfeldig tildelt ponsegromab 100 mg (46 pasienter), 200 mg (46 pasienter), 400 mg (50 pasienter) eller placebo (45 pasienter). Syttifire (40 prosent) hadde ikke-småcellet lungekreft, 59 (32 prosent) hadde kreft i bukspyttkjertelen og 54 (29 prosent) hadde kolorektal kreft.
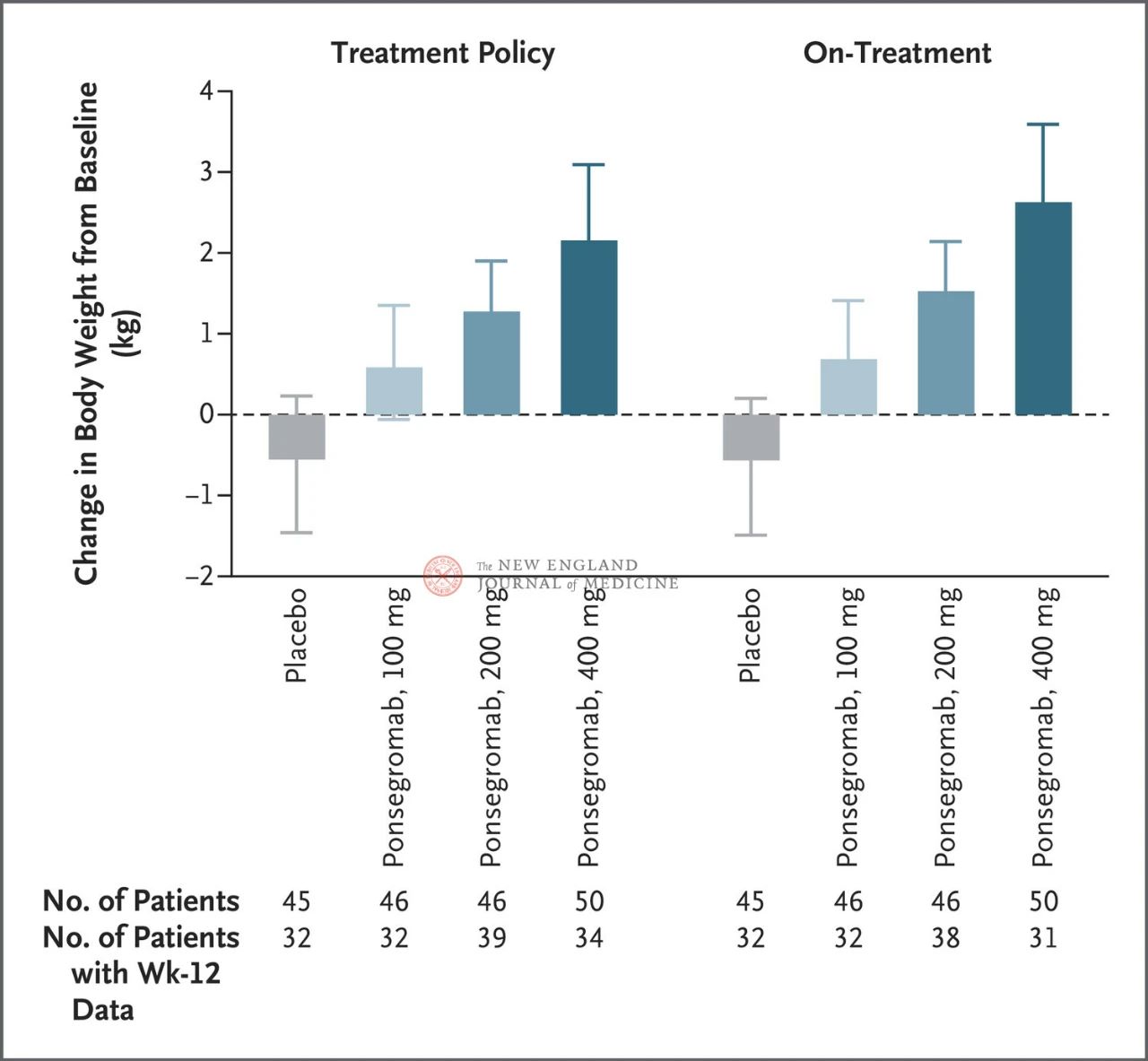
Forskjellene mellom 100 mg-, 200 mg- og 400 mg-gruppene og placebogruppen var henholdsvis 1,22 kg, 1,92 kg og 2,81 kg.
Figuren viser det primære endepunktet (endring i kroppsvekt fra baseline til 12 uker) for pasienter med kreftkakeksi i ponsegromab- og placebogruppene. Etter justering for konkurrerende risiko for død og andre samtidige hendelser, som behandlingsavbrudd, ble det primære endepunktet analysert med en stratifisert Emax-modell ved bruk av resultater fra uke 12 fra en Bayesiansk longitudinell leddanalyse (venstre). De primære endepunktene ble også analysert på lignende måte, ved bruk av estimerte mål for faktisk behandling, hvor observasjoner etter alle samtidige hendelser ble avkortet (høyre figur). Konfidensintervaller (angitt i artikkel
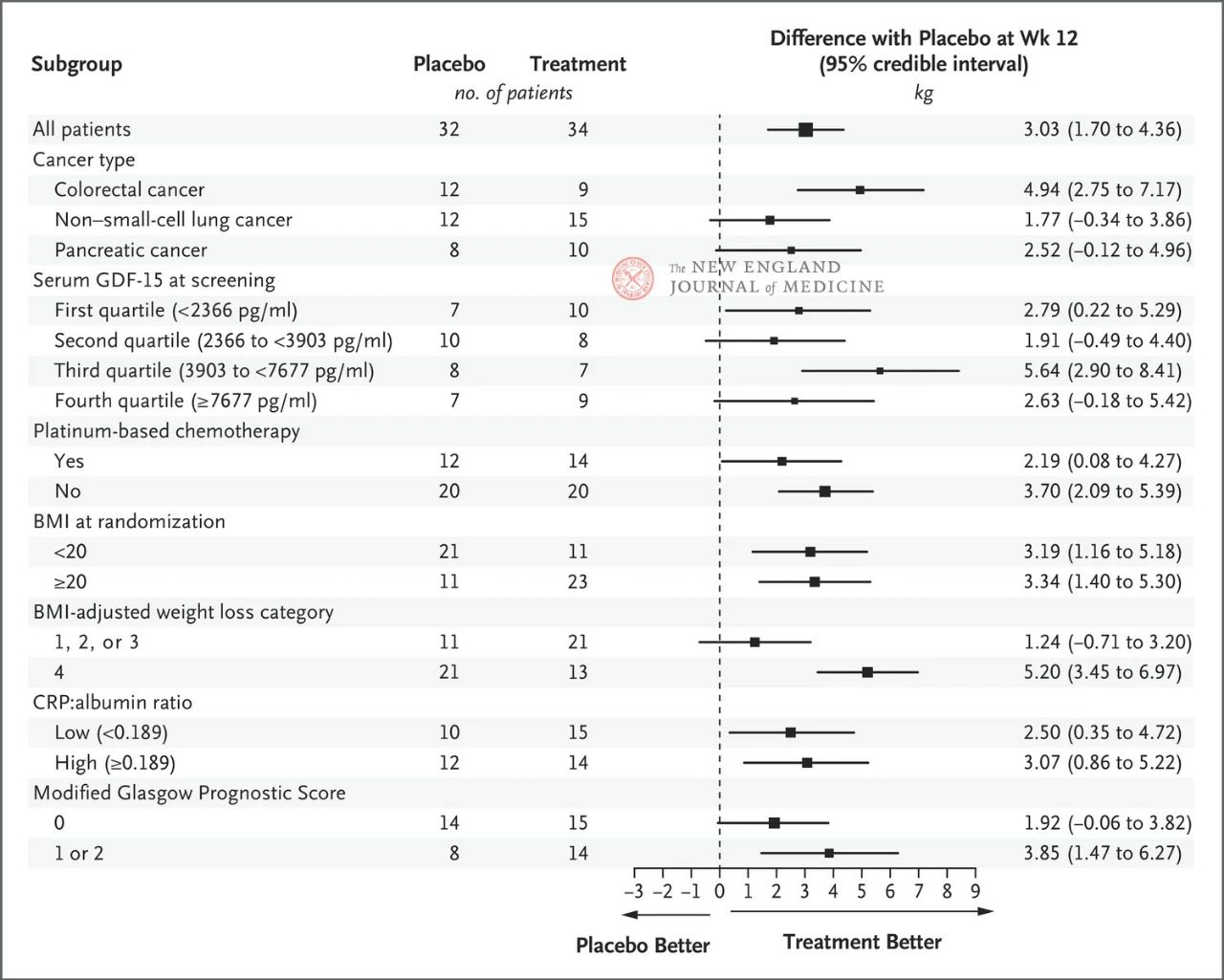
Effekten av 400 mg ponsegromab på kroppsvekt var konsistent på tvers av de viktigste forhåndsinnstilte undergruppene, inkludert krefttype, serum GDF-15-nivåkvartil, platinabasert kjemoterapieksponering, BMI og baseline systemisk inflammasjon. Vektendringen var konsistent med GDF-15-hemming etter 12 uker.
Utvalget av viktige undergrupper var basert på en post-hoc Bayesiansk joint longitudinell analyse, som ble utført etter justering for den konkurransedyktige risikoen for død basert på det estimerte målet for behandlingsstrategien. Konfidensintervaller bør ikke brukes som erstatning for hypotesetesting uten flere justeringer. BMI representerer kroppsmasseindeks, CRP representerer C-reaktivt protein, og GDF-15 representerer vekstdifferensieringsfaktor 15.
Ved baseline rapporterte en høyere andel pasienter i ponsegromab 200 mg-gruppen ingen reduksjon i appetitt. Sammenlignet med placebo rapporterte pasienter i ponsegromab 100 mg- og 400 mg-gruppene en forbedring i appetitt fra baseline etter 12 uker, med en økning i FAACT-ACS-score på henholdsvis 4,12 og 4,5077. Det var ingen signifikant forskjell i FAACT-ACS-score mellom 200 mg-gruppen og placebogruppen.
På grunn av forhåndsspesifiserte krav til brukstid og problemer med enheten, oppga henholdsvis 59 og 68 pasienter data om endringer i fysisk aktivitet og gangeendepunkter i forhold til baseline. Blant disse pasientene, sammenlignet med placebogruppen, hadde pasienter i 400 mg-gruppen en økning i total aktivitet etter 12 uker, med en økning på 72 minutter med ikke-stillesittende fysisk aktivitet per dag. I tillegg hadde 400 mg-gruppen også en økning i lumbal skjelettmuskelindeks etter uke 12.
Forekomsten av bivirkninger var 70 % i ponsegromab-gruppen, sammenlignet med 80 % i placebogruppen, og forekom hos 90 % av pasientene som fikk systemisk kreftbehandling samtidig. Forekomsten av kvalme og oppkast var lavere i ponsegromab-gruppen.
Publisert: 05. oktober 2024